眼科診療
糖尿病網膜症
- 糖尿病網膜症
糖尿病と糖尿病網膜症
日本国内で糖尿病の可能性がある人は約950万人といわれています。糖尿病の初期では自覚症状がほとんどないため軽視されがちですが、血糖の高い状態がつづくことで、全身にいろいろな糖尿病の合併症を引き起こします。
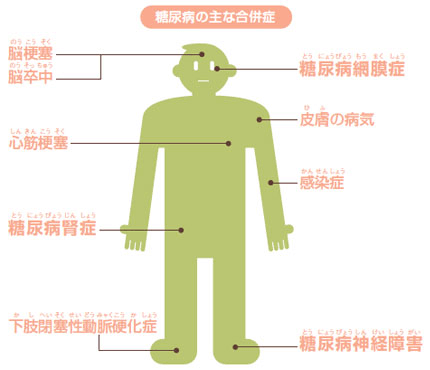
特に、「網膜症」、「神経障害」、「腎症」は3大合併症といわれ、多くみられる合併症です。合併症が進行すると深刻な状態に陥ってしまうこともあります。糖尿病は合併症が怖い病気です。
糖尿病網膜症とは
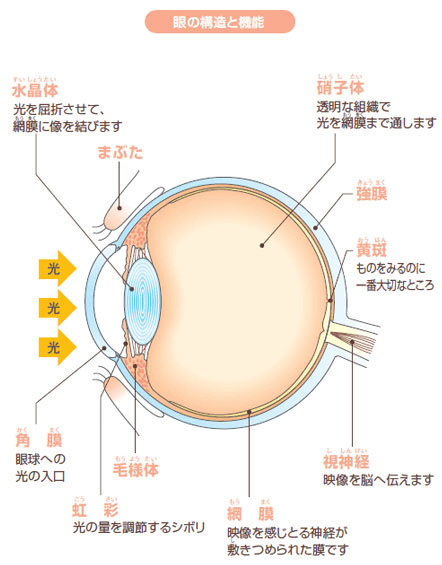
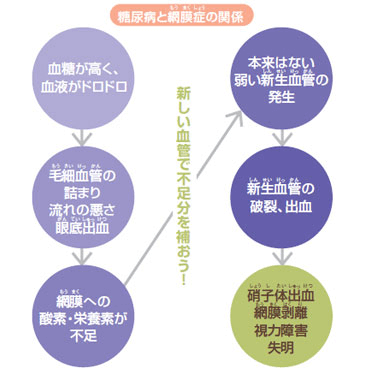
眼の一番奥、眼底には網膜という神経の膜があり、多くの毛細血管があります。糖尿病の患者さんの血液は、糖が多く固まりやすい状態になっているため、網膜の毛細血管を詰まらせたり、血管の壁に負担をかけて、眼底出血をしたりします。
そのため、血液の流れが悪くなり、網膜に酸素や栄養素が不足し、これが糖尿病網膜症の原因となります。進行した場合には、硝子体で大出血が起こり、失明に至る場合もあります。
その他の合併症
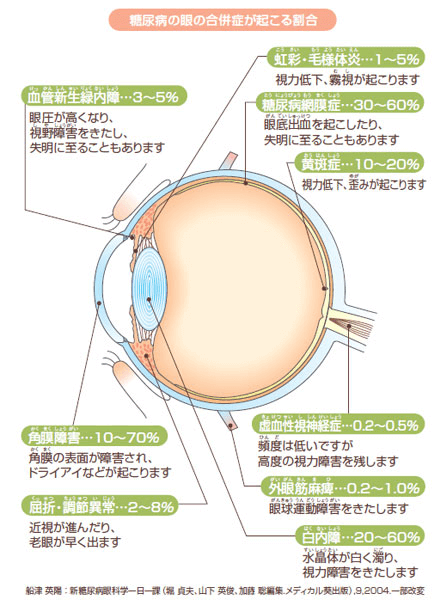
高血糖による末梢神経障害および代謝異常などにより、糖尿病網膜症の他にもさまざまな合併症が起こります。
失明につながる白内障、血管新生緑内障の他に、黄斑症、屈折・調節異常、角膜障害、虹彩・毛様体炎、外眼筋麻痺、虚血性視神経症などがあります。 合併症の中には、通常であれば角膜障害のように激しい痛みを感じるものもありますが、末梢神経障害を起こした糖尿病患者さんでは痛みを感じない場合があり、治療が遅れてしまうことがあります。早期発見をし、進行をくい止めるためにも、眼科での定期的な検査は大切です。
糖尿病網膜症の進行
糖尿病網膜症になったからといって、すぐに失明するわけではありません。 糖尿病網膜症は、網膜の状態などから進行の段階が3つに分けられます。単純網膜症から増殖前網膜症の段階ではほとんど自覚症状がないため、初期の段階で患者さん自身が眼の異常に気がつくことは困難です。このため、眼科で定期的な検査を受けることが大切です。
- 段階1:正常な網膜
-
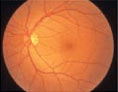
目の状態 異常なし
- 段階2:単純網膜症
-
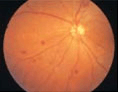
目の状態 - 網膜の毛細血管がもろくなります
- 点状および斑状出血
- 毛細血管瘤
- 硬性白斑(脂肪・蛋白質の沈着)
- 軟性白斑(血管が詰まってできます)
- 階3:増殖前網膜症
-
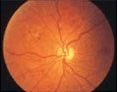
目の状態 - 軟性白斑が多くみられます
- 血管が詰まり、酸素欠乏になった部分がみられます
- 静脈が異常に腫れて、毛細血管の形が不規則になります
- 段階4:増殖網膜症
-
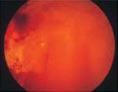
目の状態 - 新生血管が硝子体にみられます
- 硝子体出血
- 増殖膜の出現
- 網膜剥離
- 失明に至ることがあります
糖尿病網膜症で視覚障害者になる人は、年間約3000人にのぼるといわれています。日本国内で失明を含めた視覚障害の原因としてもっとも多いのは緑内障ですが、糖尿病網膜症は第二位となっております。
生まれたときや小さいときに失明してしまった人は、視覚以外の情報を活用して生活する方法を身につけています。しかし、糖尿病網膜症のように人生の途中で失明してしまう中途失明は、肉体的にも、精神的にも状況を受け入れることが難しく、日常生活の質が極端に損なわれることになります。
糖尿病網膜症による失明を防ぐには、血糖コントロールと眼底の定期検査が欠かせません。定期検査が十分になされず、視力低下にて眼科を初めて訪れる方も少なくなく、治療が遅れたために視力を失ってしまう方もおられます。
治療法にはストロイド薬や抗VEGF薬の局所注射や網膜レーザー治療、硝子体手術などがあります。造影検査を始め様々な検査を行い、病状に応じて治療法を選択していきます。糖尿病網膜症が発症しても血糖コントロールを厳格に行い、適切に治療を行えば進行の抑制が可能です。
治療
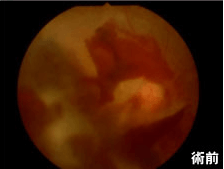
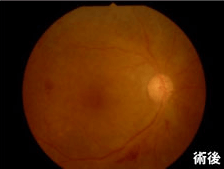
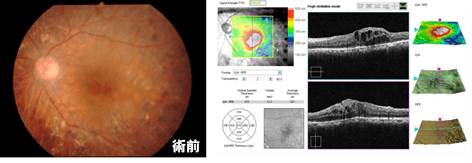
- 症例1
-
【60歳女性 増殖糖尿病網膜症、網膜前出血+硝子体出血】
急に見えなくなった、とのことで受診され、硝子体手術を施行したところ、視力は0.03→1.0まで回復しました。
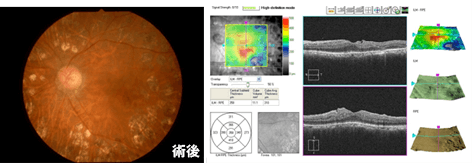
- 症例2
-
【59才女性 糖尿病網膜症、黄斑症】
視力に大事な黄斑部に浮腫(むくみ)や白斑(血管から漏れた脂質)があり、薬物治療+レーザー治療によって落ち着きました。
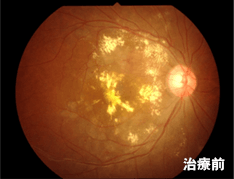
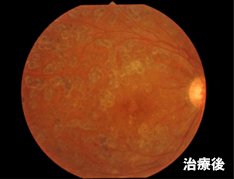
- 症例3
-
【75才女性、糖尿病網膜症 黄斑症】
視力に大事な黄斑部に浮腫(むくみ)があり、薬物治療やレーザー治療を行うも効果が不十分でしたが、硝子体手術により落ち着きました。